MINIGUÍA CLÍNICA
Presbicia
Guía completa de soluciones ópticas, farmacológicas y quirúrgicas para el optometrista
Ficha rápida
Fisiopatología y factores que influyen en la aparición
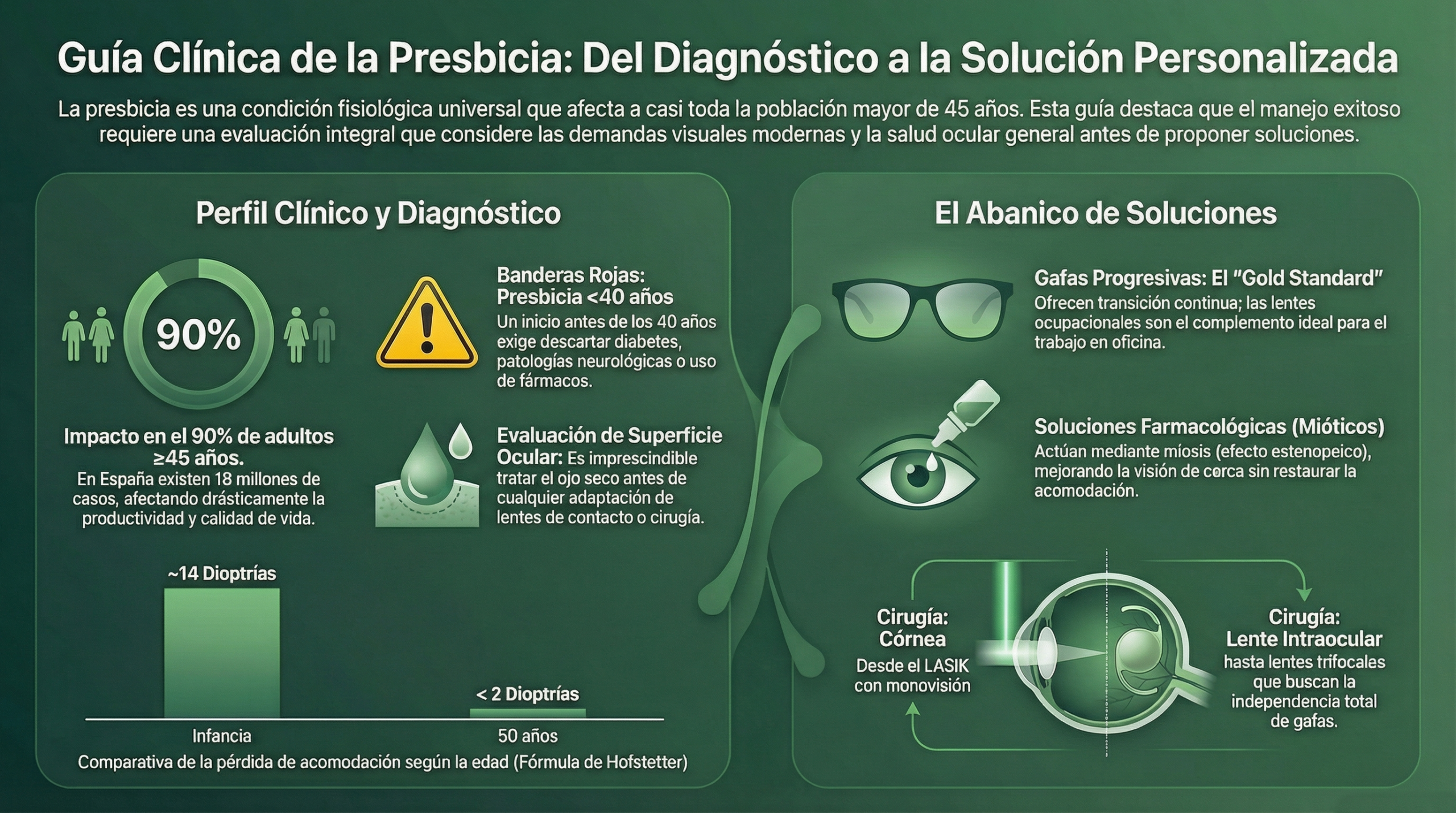
La presbicia es el resultado de cambios acumulativos en el cristalino y el sistema acomodativo. El cristalino pierde elasticidad progresivamente por la compactación de las fibras, el aumento de espesor y de peso, y la disminución de la capacidad de deformación por la contracción del músculo ciliar. La amplitud de acomodación disminuye de ~14 D en la infancia a <2 D a los 50 años [5].
Factores que influyen en la edad de aparición
Presbicia precoz (<40 años): descartar siempre hipermetropía latente, diabetes no diagnosticada y fármacos como causa. La presbicia “a secas” antes de los 40 debe generar sospecha clínica.
Evaluación optométrica de la presbicia
La evaluación de la presbicia va mucho más allá de determinar una adición. El optometrista debe realizar una evaluación integral que permita personalizar la solución y detectar comorbilidades oculares frecuentes en la franja etaria [4, 6].
Anamnesis dirigida
- Demandas visuales específicas: distancias de trabajo habituales (ordenador, móvil, lectura, hobby), ambiente laboral, conducción
- Historial de corrección: gafas previas, lentes de contacto (experiencia con monovisión/multifocal), satisfacción
- Medicación sistémica: fármacos que afectan acomodación o superficie ocular
- Expectativas y motivación: ¿busca independencia total de gafas? ¿está informado sobre gotas para presbicia? ¿considera cirugía?
- Calidad de vida: impacto laboral, social, emocional (cuestionarios como el Near Activity Visual Questionnaire, NAVQ)
Evaluación clínica
- Refracción de lejos completa: imprescindible antes de determinar la adición. Incluir retinoscopía/autorrefractometría + subjetivo. Descartar hipermetropía latente (ciclopejia oftalmológica).
- Amplitud de acomodación: método de Sheard (push-up) o lentes negativas. Relacionar con la fórmula de Hofstetter: AA esperada = 18.5 − (0.30 × edad).
- Determinación de la adición: cruz de Jackson binocular, ARC modificado, o método de la demanda (1/distancia de trabajo – 1/2 AA). Ajustar a la distancia de trabajo real del paciente.
- Binocularidad: forias de cerca, reservas fusionales, estereopsis. Cruciales para decidir monovisión vs multifocal.
- Dominancia ocular: test de punto lejano (sensorial y motora). Esencial para monovisión, LC multifocal y planificación quirúrgica.
- Superficie ocular: NIBUT, tinción, Schirmer. La presbicia coincide etariamente con la enfermedad del ojo seco. Una superficie comprometida limita las opciones de LC y contraindica algunas gotas [4].
- Fondo de ojo / OCT: descartar DMAE incipiente, glaucoma, retinopatía diabética. Imprescindible antes de prescribir mióticos y antes de derivar a cirugía.
Los 45 años o más son un momento clave para detectar DMAE, glaucoma y ojo seco. La consulta por presbicia es la oportunidad perfecta de evaluación: no dejes pasar al paciente sin un examen completo de salud ocular. Profundización en las Miniguías específicas de DMAE, Glaucoma y Ojo Seco (COOOA).
Soluciones ópticas
Las soluciones ópticas son el pilar fundamental del manejo de la presbicia. Cada tipo tiene ventajas e inconvenientes que deben evaluarse según el perfil del paciente.
Gafas
Lentes de contacto
Clave para la adaptación exitosa de LC en présbitas: evaluar superficie ocular ANTES de adaptar (coincidencia etaria con ojo seco), determinar dominancia correctamente, y gestionar expectativas con precisión. El fracaso en LC multifocal suele ser por expectativas mal calibradas, no por la lente.
Soluciones farmacológicas
El tratamiento farmacológico de la presbicia es una realidad clínica desde hace tiempo en algunos países. Todas las gotas aprobadas actúan mediante miosis farmacológica (efecto estenopeico), no restaurando la acomodación. El optometrista debe conocerlas para asesorar al paciente informado que llega a la consulta preguntando por ellas [7, 8, 9].
Lo que el optometrista debe saber para asesorar
- Candidato: presbicia leve-moderada (40-55 años), error refractivo bajo, pupilas normorreactivas. Post-LASIK y pseudofáquicos con monovisión también pueden beneficiarse [8]
- Efectos adversos comunes: cefalea (13-15%, generalmente transitoria 2 semanas), enrojecimiento, reducción de visión en baja iluminación (miosis), sensación de oscurecimiento
- Contraindicaciones: uveítis activa, tracción vítreomacular, riesgo de desprendimiento de retina, iritis. Examen de fondo de ojo dilatado por el oftalmólogo obligatorio antes de prescribir [8]
- Efecto real vs expectativa: las gotas mejoran la visión de cerca 2-4 líneas, pero no eliminan la necesidad de gafas en todos los escenarios. No restauran la acomodación; crean un efecto estenopeico
- Periodo de adaptación: informar al paciente de que los efectos adversos suelen disminuir tras 2 semanas de uso. El abandono precoz es la causa principal de insatisfacción
En Europa, estas gotas no tienen indicación aprobada por EMA (a fecha de esta guía). Sin embargo, los pacientes acceden a información sobre ellas vía redes sociales y las preguntan en consulta. El optometrista debe conocer la evidencia para asesorar con criterio y derivar a oftalmología si el paciente desea prescripción.
Soluciones quirúrgicas
El optometrista es a menudo el primer profesional al que el paciente pregunta sobre cirugía. Conocer las opciones permite un asesoramiento informado y una derivación al oftalmólogo de calidad.
Procedimientos corneales
Procedimientos faco-refractivos con lente intraocular
Antes de derivar a cirugía refractiva por presbicia: evaluar superficie ocular (la EOS invalida la biometría), descartar patología retiniana (DMAE, DR), confirmar estabilidad refractiva, y explorar si el paciente ha intentado soluciones ópticas/farmacológicas primero.
Banderas rojas y criterios de derivación
La presbicia en sí no requiere derivación urgente. Sin embargo, determinados hallazgos durante la consulta por presbicia sí la requieren.
Derivar a oftalmología: banderas rojas
- Presbicia precoz (<40 años) sin causa refractiva o farmacológica identificable → descartar diabetes, patología neurológica, pupila de Adie
- Pérdida de visión de lejos asociada a síntomas de presbicia → descartar catarata progresiva, glaucoma, DMAE
- Cambios refractivos rápidos o asimétricos no explicados
- Hallazgos en fondo de ojo: drusas, excavación papilar sospechosa, edema macular, retinopatía
- Paciente que desea gotas o cirugía, con enfermedades diagnosticadas por su oftalmólogo
Derivar de forma programada
- Candidato a cirugía refractiva de presbicia: derivar con evaluación refractiva, topografía, biometría y estado de superficie ocular
- Paciente que solicita tratamiento farmacológico (gotas mióticas) y requiere prescripción médica
- Catarata incipiente con impacto visual significativo
- Insatisfacción con soluciones ópticas a pesar de adaptación adecuada: explorar opciones quirúrgicas/farmacológicas
Consideraciones especiales
Presbicia y ojo seco: la convergencia inevitable
La presbicia y la enfermedad del ojo seco comparten la misma franja etaria (>45 años). Un paciente con EOS no tratada tendrá fluctuaciones visuales que agravan los síntomas presbícicos, mala tolerancia a LC multifocales, y biometría poco fiable si se plantea cirugía. Tratar la superficie ocular antes de tomar decisiones sobre presbicia es un paso no negociable.
Presbicia y DMAE incipiente
El paciente que viene “porque ya no ve de cerca” puede tener drusas o DMAE seca incipiente. El OCT macular y el fondo de ojo bajo midriasis oftalmológica son el estándar. Derivar ante cualquier signo de DMAE antes de enfocar solo la presbicia.
Presbicia y conducción
Los progresivos reducen el campo visual periférico y aumentan el riesgo de caídas en escaleras. La monovisión (LC o quirúrgica) reduce la estereopsis, crucial para percepción de distancias en conducción. Los mióticos reducen la visión en baja iluminación (conducción nocturna). Informar al paciente de estas limitaciones es una obligación legal y ética.
Presbicia y trabajo con pantallas
La distancia de trabajo con móvil (30-35 cm) es más corta que la distancia de lectura tradicional (40 cm), lo que requiere mayor adición o solución específica. La distancia al ordenador (55-70 cm) queda en zona intermedia. Los progresivos clásicos pueden ser insuficientes para la triple demanda móvil + ordenador + lejos. Las lentes ocupacionales son un complemento esencial.
El paciente que “no quiere gafas”
Es un perfil cada vez más frecuente, impulsado por el estilo de vida, la demanda de lentes de contacto, cirugía o gotas. El optometrista debe explorar todas las opciones con el paciente: LC multifocal, monovisión, gotas mióticas (derivar para prescripción) o cirugía (derivar con información completa). Nunca descalificar la expectativa: escuchar, informar con evidencia, y gestionar expectativas de forma realista.
Checklist para la práctica clínica
Resumen operativo de acciones clave:
- Refracción de lejos completa antes de determinar adición (descartar hipermetropía latente en presbicia precoz)
- Medir amplitud de acomodación y compararla con valores esperados por edad (Hofstetter)
- Evaluar distancia de trabajo REAL del paciente (móvil, ordenador, lectura) para personalizar la adición
- Determinar dominancia ocular antes de proponer monovisión o LC multifocal
- Evaluar superficie ocular (ojo seco) en todo présbita antes de adaptar LC o derivar a cirugía
- Fondo de ojo y/o OCT en toda primera consulta por presbicia (cribado DMAE, glaucoma, DR)
- Preguntar al paciente sobre expectativas: ¿considera cirugía? ¿tiene restricciones laborales?
- Prescribir solución personalizada (puede ser combinada: progresivo + ocupacional + LC para deporte/ocio)
- Informar sobre limitaciones en conducción y baja iluminación de cualquier solución elegida
- Derivar ante presbicia precoz (<40 años) sin causa refractiva identificable: descartar diabetes y patología neurológica
Referencias bibliográficas
- Fricke TR, Tahhan N, Resnikoff S, et al. (2018). Global Prevalence of Presbyopia and Vision Impairment from Uncorrected Presbyopia. Ophthalmology, 125(10), 1492-1499.
- Markoulli M, Fricke TR, Arvind A, et al. (2024). BCLA CLEAR Presbyopia: Epidemiology and Impact. Cont Lens Anterior Eye, 47(4), 102157.
- DelveInsight (2024). Presbyopia Epidemiology Forecast 2024-2034. España: ~18 millones de casos diagnosticados.
- World Council of Optometry (2025). Presbyopia Standard of Care. Resoluciones y recomendaciones basadas en evidencia.
- Wolffsohn JS, Davies LN. (2019). Presbyopia: Effectiveness of Correction Strategies. Prog Retin Eye Res, 68, 124-143.
- Stern B, Findl O, et al. (2025). Presbyopia Correction in Lens Replacement Surgery: A Review. Clin Exp Ophthalmol (publicado online abril 2025).
- Waring GO, Brujic M, et al. (2022). Pilocarpine 1.25% and the Changing Landscape of Presbyopia Treatment. Curr Opin Ophthalmol, 33(4), 256-261.
- Holland E, Karpecki P, Fingeret M, et al. (2024). Efficacy and Safety of Pilocarpine 0.4% (Qlosi) in Presbyopia: Pooled Results of NEAR Phase 3 Trials. Clin Ther, 46(2), 104-113.
- LENZ Therapeutics (2025). FDA approval of VIZZ (aceclidine 1.44%) for presbyopia. CLARITY Phase 3 trial results.
- Naroo SA, Woods CA, Gil-Cazorla R, et al. (2024). BCLA CLEAR Presbyopia: Management with Scleral Techniques, Lens Softening, Pharmaceutical and Nutritional Therapies. Cont Lens Anterior Eye, 47(4), 102191.