MINIGUÍA PARA SENIORS
Guía para entender el edema macular diabético: Protege tu visión, vive sin límites
ESCUCHA UN RESUMEN
La diabetes puede afectar tu visión: aprende a cuidar tu mácula antes de que sea tarde
¿Qué se entiende por edema macular diabético (EMD)?
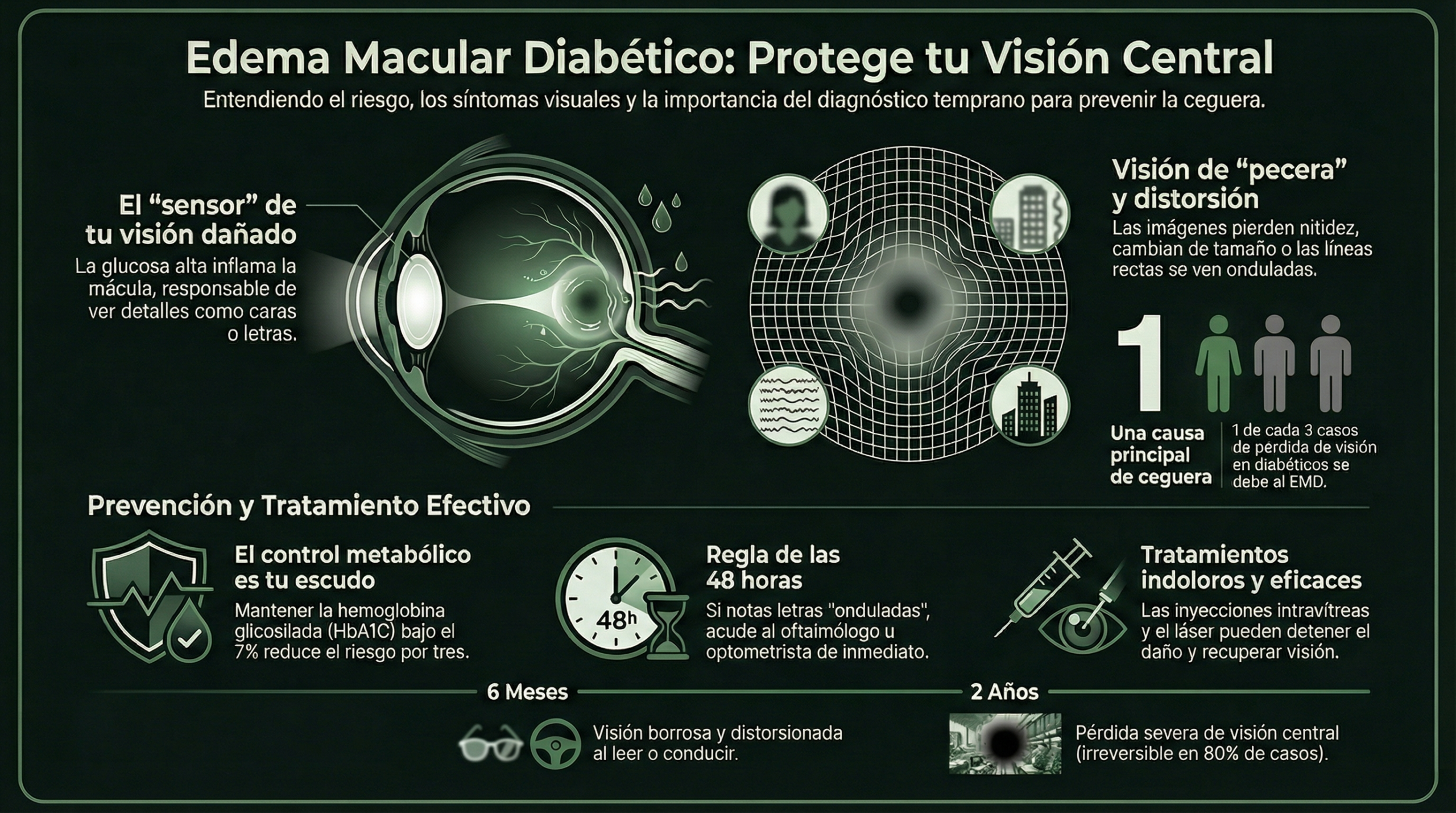
La mácula, que es la parte central de la retina, está encargada de la visión del detalle (leemos, reconocemos caras, etc.). En las personas con diabetes, el aumento de glucosa en sangre va a provocar daños progresivos en los pequeños vasos sanguíneos de la retina y, como consecuencia de este deterioro, van a permitir la salida de líquido fuera de los mismos, lo que va a producir un engrosamiento de la mácula. Cuando este engrosamiento está relacionado con la diabetes, se denomina edema macular diabético (EMD).
¿Lo peor? No duele y es la principal causa de discapacidad visual en el paciente diabético. Por eso, conocer la enfermedad es el primer paso para poder protegerte, ya que puede producir pérdida visual grave.
Ver con EMD es como mirar a través de una pecera: las imágenes se deforman, cambian de tamaño y se vuelven borrosas.
¿Es tan común como dicen? Datos que te afectan
- El edema macular afecta al 7% de las personas con diabetes tipo 2 y al 15% entre los que padecen diabetes desde hace más de 20 años.
- La prevalencia del EMD se estima en un 2.7% de la población diabética. En España, alrededor de 250.000 diabéticos padecen esta complicación.
- 1 de cada 3 casos de ceguera entre pacientes diabéticos se debe al EMD.
- Se sugiere realizar una revisión ocular anual y, además, mantener bajo control los niveles de glucosa, lípidos y tensión arterial.
Cerca del 90% de las personas con diabetes nunca han recibido información sobre el edema macular diabético (FEDE, 2022).
¿Qué ocurre si no se trata?
Si el edema macular no se detecta ni se trata a tiempo, la visión puede deteriorarse de forma silenciosa pero profunda.
- En los primeros 6 meses, muchas personas comienzan a notar que ven borroso o que las líneas se deforman, lo que complica tareas como leer o conducir.
- Después de 2 años sin tratamiento, el riesgo de perder la visión central aumenta mucho. En la mayoría de los casos, ese daño ya no se puede revertir.
De ahí la importancia de acudir a revisiones regulares, incluso si no se perciben síntomas.
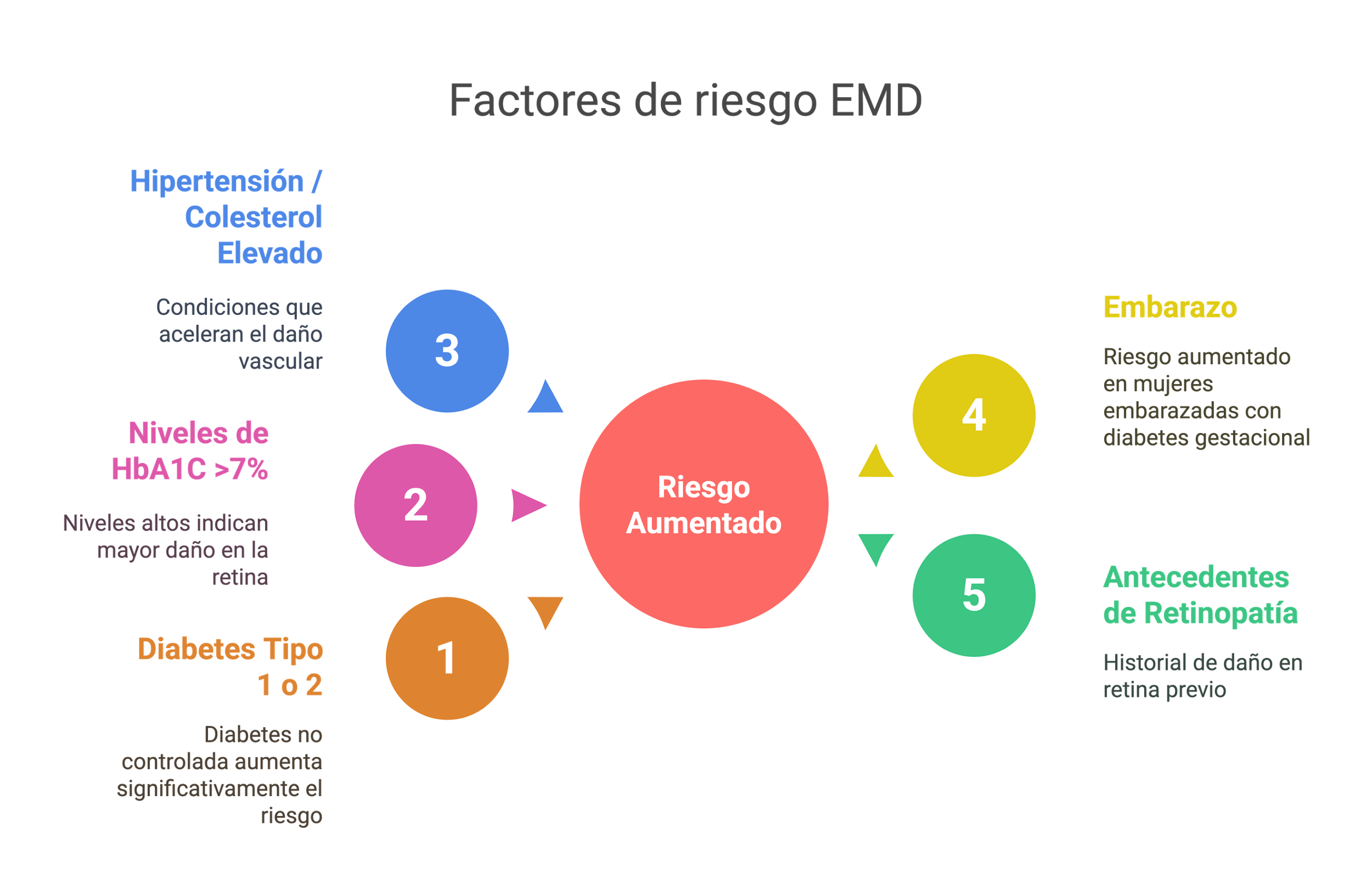
¿Quién corre más riesgo de padecer EMD?
Checklist de factores de riesgo
- Padecer diabetes tipo 1 o diabetes tipo 2 (si no se logra un buen control metabólico, el riesgo se multiplica por cinco).
- HbA1C > 7%: hemoglobina glicosilada elevada implica mayor compromiso de la retina.
- Hipertensión o colesterol elevado: son enemigos silenciosos.
- Embarazo: las embarazadas con diabetes gestacional están en riesgo y requieren un seguimiento estricto.
- Antecedentes de retinopatía diabética.
El 40% de los pacientes con EMD no lo saben, porque los síntomas aparecen cuando el daño ya es significativo.
Diagnóstico: Cómo detectar el edema a tiempo
Para detectar a tiempo el edema macular diabético, los profesionales de la visión disponen de varias herramientas clave:
- OCT: Esta prueba por imagen permite ver el grosor y volumen de la mácula con gran detalle.
- Retinografía y oftalmoscopía: Ayudan a observar directamente la retina, detectando signos como exudados o engrosamiento macular.
- Pruebas de agudeza visual: Miden cuánto afecta la enfermedad a la visión cercana y lejana.
- Evaluación del contraste visual: Aporta información sobre la calidad de visión más allá de la nitidez.
- Rejilla de Amsler: Muy útil para detectar líneas torcidas o distorsiones en la zona central de la visión.
- Angiografía con fluoresceína: Consiste en inyectar un contraste para observar si hay fugas en los vasos sanguíneos de la retina.
El EMD puede progresar en semanas. Si notas letras "onduladas", acude al oftalmólogo en 48 horas.
Manejo integral: El papel del optometrista y el oftalmólogo. Trabajo en equipo
Optometrista:
- Detección temprana mediante Rejilla de Amsler, OCT y retinografía.
- Derivación al oftalmólogo.
- Educación sobre control glucémico.
- Examen especializado de la función visual: Ayudas en baja visión (lupas, apps, iluminación adecuada) y rehabilitación visual perceptual.
Oftalmólogo:
- Diagnóstico y tratamiento (inyecciones intravítreas y láser).
- Seguimiento según gravedad.
Endocrino y médico de atención primaria (MAP):
- Control de su diabetes y complicaciones sistémicas.
Tratamiento: ¿Cómo se controla?
Si te diagnostican edema macular diabético, no te asustes. En la actualidad existe un amplio arsenal de tratamientos:
- Control metabólico: Mantener niveles óptimos de glucosa, tensión arterial, triglicéridos y colesterol.
- Inyecciones intravítreas: antiangiogénicas (primera línea) o de corticoides (inyecciones o implantes intravítreos).
- Láser focal: Se utiliza para cerrar pequeños vasos que están filtrando líquido.
- Láser periférico: Abarca zonas más amplias de la retina y ayuda a reducir el impacto global del edema.
Las inyecciones intravítreas son incómodas, pero indoloras. ¡No postergues el tratamiento! Cada mes de retraso reduce un 10% tus posibilidades de recuperar visión.
Ayudas en discapacidad visual. Tecnologías para aumentar la calidad de vida
Existen diferentes tecnologías e instrumentos para mejorar tu calidad de vida. Si ya tienes pérdida de visión, no estás solo. Estas ayudas pueden cambiar tu día a día:
- Ayudas de realidad aumentada.
- Filtros selectivos: Mejoran el contraste y reducen el deslumbramiento.
- Apps: Aplicaciones móviles que describen objetos y colores. Be My Eyes conecta con voluntarios para ayudarte.
- Iluminación inteligente: Lámparas de LED regulables para leer.
- Ergonomía visual: uso del contraste, adaptación del puesto de trabajo, consejos, etc.
- Programas de inteligencia artificial.

Consulta con tu óptico-optometrista de confianza cuál es la más adecuada para ti.
Preguntas que todos nos hacemos (FAQ)
¿El EMD se puede curar?
Con tratamiento se puede controlar, detener el daño y recuperar parte de la visión.
¿Las inyecciones duelen?
No. Se utiliza anestesia tópica potente y la aguja es más fina que un cabello. La molestia es mínima comparada con el beneficio visual.
¿Puedo conducir con EMD?
Depende de la gravedad.
¿El control de la diabetes previene el EMD?
Sí. Mantener la hemoglobina glicosilada por debajo de 7% reduce el riesgo ×3 (Estudio UKPDS, 2021).
¿Qué pasa si dejo el tratamiento?
El edema empeorará, y la pérdida de visión será irreversible.
El EMD no es una sentencia. Con un control glucémico adecuado, el tratamiento oportuno y la tecnología actual, puedes seguir disfrutando de tus hobbies, tu familia y la vida.
Este documento es informativo y no sustituye ni a una consulta médica ni optométrica. El diagnóstico definitivo y el plan de tratamiento deben ser efectuados, según el caso, por su oftalmólogo o por su optometrista.
Enlaces de interés en España
- COOOA: www.coooa.org
- Federación Española de Diabetes: www.fedesp.es
- Asociación Retina España: www.asociacionretina.es
- Consejo general de Ópticos y Optometristas: www.cgcoo.es
- Sociedad Española de Optometría: www.seoptometria.es